Сейчас, когда SARS-CoV-2 уже второй год подряд мешает нам жить полной жизнью, каждый подозрительный симптом пугает и наталкивает на мысль: «А что, если у меня коронавирусная инфекция? Что делать?». Многие пациенты сразу же бросаются в больницу, к своему семейному врачу. Но вот и загвоздка — в медицинских учреждениях огромный поток людей, так что даже если ковида не было, вы рискуете подхватить его уже в поликлинике.

Чтобы обезопасить себя и своих близких, а также снизить количество социальных контактов, лучше задуматься о вызове ковид-терапевта на дом. А перед этим не помешает разобраться в пяти критических симптомах инфекции, сроке их проявления с момента контакта с больным и механизме развития.
Содержание
- Высокая температура
- Сухой кашель
- Слабость и высокая утомляемость
- Отсутствие обоняния и вкуса
- Болевой синдром
- Основные и дополнительные симптомы-триггеры
- Важность своевременной медицинской помощи
- Источники информации
Высокая температура
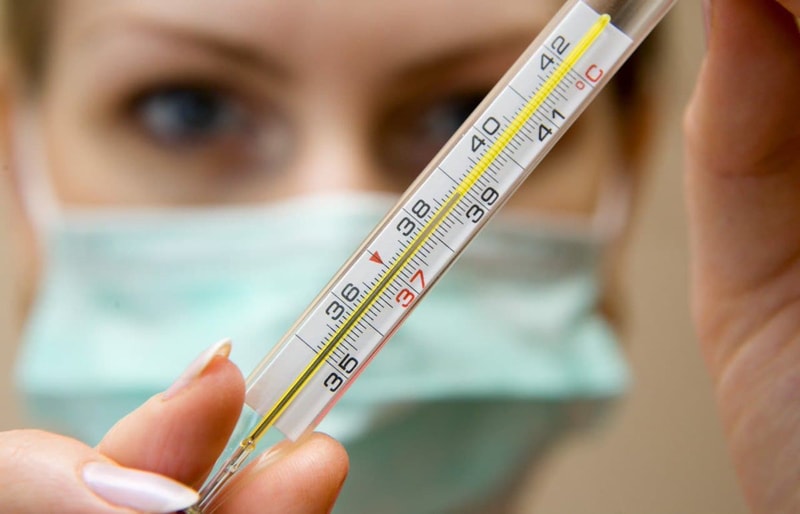
Гипертермия, или просто высокая температура — это самый распространенный симптом коронавируса. Впрочем, лихорадка может появляться и при других заболеваниях, например, бактериальных инфекциях, так что нужно знать о некоторых нюансах. В первую очередь учитывайте периодичность подъема температуры:
- при вирусной инфекции температура держится на уровне 38-38,5 градусов, иногда снижаясь до 37,5, а иногда повышаясь до 39 в течение дня (колебания составляют примерно 1-1,5 градуса);
- бактериальная температура имеет другой характер: обычно пациент просыпается с 36,6-37, затем ртутный столбик повышается до 38-38,5, держится целый день и спадает только к вечеру.
Итак, если лихорадка волнообразная, значит инфекция скорее всего вирусная. Но как отличить простой ОРВИ или грипп от Covid-19 и решить, весомый ли это повод заказать вызов врача на дом при коронавирусе? Есть несколько существенных отличий:
- Каждый из нас не раз сталкивался с ОРВИ, поэтому инфекция уже знакома иммунитету, и он знает, как с ней бороться — для устранения такого вируса оптимальна температура 37-37,5 градусов, не более.
- Вирус гриппа, в отличие от ОРВИ, будет действовать совершенно по-другому. Он моментально атакует легкие и разрушает особые клетки, макрофаги. Они, в свою очередь, выделяют пирогены (химические соединения, поднимающие температуру), чтобы сообщить организму о заражении. Иммунитет реагирует молниеносно, вызывая жар до 39-39,5 градусов.
- Специфика температуры при ковиде все еще изучается, но пока известно, что чаще всего пациенты сталкиваются с лихорадкой в 38-38,5 градусов — не такая низкая, как при ОРВИ, но не такая высокая, как при гриппе.
Таким образом, если у вас поднимается довольно высокая температура, которая колеблется в течение дня, то стоит связаться со специалистом, который приедет на дом, соберет анамнез, проведет осмотр и сможет вам помочь.
Когда появляется?
Кроме того, у вирусной инфекции довольно короткий инкубационный период, чем у бактериальных заболеваний (4-5 дней против 10-14). По статистике, собранной с ковид-пациентов, высокая температура проявляется с 2 по 14 день с момента контакта с больным (в среднем на 5 день).
Вызвать медсестру
Механизм развития
Температура при ковид появляется как иммунный ответ на внедрение вирусной инфекции:
- лейкоциты, защитные клетки, идентифицируют вирус, начинают его атаковать и разрушать;
- частички разрушенного вируса и цитокины (соединения, которые синтезируются лейкоцитами) попадают в кровь и с ее током добираются до мозга;
- данные вещества воздействуют на гипоталамус, в котором размещен центр терморегуляции — температура повышается.
То есть лихорадка — не «плохой» симптом, а сигнал от нашей иммунной системы, что она борется с вирусной инфекцией. Именно поэтому не нужно сбивать температуру при незначительном подъеме, иначе выработается недостаточное количество антител для защиты организма в будущем.
С другой стороны, при очень сильной лихорадке начинает разлагаться белок (а в тканях тела человека белка очень много). Так что врачи советуют прибегать к жаропонижающим препаратам только при повышении температуры более 38,5 градусов.
Сколько стоит помощь при COVID?
| Услуга | Что входит | Цена | |
| Выезд бригады |
Выездная бригада имеет опыт работы в "красной зоне" |
1500 рублей | Заказать |
| Уколы |
Выездная медсестра осуществляет следующие виды уколов: внутримышечные; внутривенные; подкожные. |
от 300 рублей | Заказать |
| Капельницы |
Выездная медсестра осуществляет следующие виды капельниц: витаминные; онкобольным; капельница при ОРВИ и гриппе; капельница при отравлении. |
от 2000 рублей | Заказать |
Сухой кашель
Как мы все знаем, самым опасным осложнением коронавирусной инфекции считается пневмония, или воспаление легких. Неудивительно, что у пациента может возникнуть паника даже при малейшем першении в горле. Но чем дольше мы боремся с COVID-19, тем больше у нас информации — врачи-пульмонологи называют несколько отличий ковидного кашля от других его видов:
- поначалу кашель сухой и надсадный, «дерет» горло и очень похож на кашель заядлого курильщика;
- мокрота не отделяется, облегчения после приступа человек не чувствует;
- першение в горле и желание прокашляться есть в течение целого дня, не только утром;
- голос становится хриплым, немного свистящим.
Учитывайте, что симптом наблюдается примерно у 35-50% больных — так что тяжелый сухой кашель не может быть точным признаком ковида. Для подтверждения диагноза все равно нужно обратиться к специалисту и сдать экспресс-анализ или ПЦР.

Когда появляется?
Как правило, сухой кашель появляется примерно на 2-3 день после первых симптомов (усталости, жара, слабости). Если добавить инкубационный период, то вы можете столкнуться с першением в горле через 7-15 дней после контакта с инфицированным человеком. Иногда пациенты не сталкиваются с этим симптомом, однако жалуются на влажный кашель уже на этапе выздоровления.
Важно учитывать, что легкое покашливание и першение в горле первые два-три дня после введения вакцины считается нормальной реакций — проявляется у 20-22% привитых. Причина проста: иммунитет занят вирусом, поэтому ослаблен, так что может пропустить какую-то незначительную инфекцию нижних дыхательных путей. Впрочем, этот симптом проходит бесследно, как только человек полностью оправляется от вакцинации.
Механизм развития
Сам по себе кашель — это сложный и многоэтапный защитный рефлекс нашего организма, который способен очищать дыхательные пути от инородных тел и слизи, а также токсинов, как в случае с коронавирусной инфекцией. Механизм развития данного симптома SARS-CoV-2 включает такие этапы:
- Вирус попадает через дыхательные пути и начинает активно размножаться в клетках слизистой оболочки.
- Там же располагаются особые раздражительные рецепторы, которые реагируют на токсины, выделяющиеся при гибели наших клеток от активности вируса.
- Рецепторы связываются с кашлевым центром в продолговатом мозге благодаря блуждающему нерву.
- Центр подает сигнал, рефлекс активируется — человек кашляет.
Продолговатый мозг не просто вызывает кашель, а координирует группы мышц (брюшные, бронхиальные и диафрагмальные), чтобы выполнить правильную последовательность рефлекса — глубокий вдох 2-3 секунды со спазмом гортани, резкое сокращение мышц и диафрагмы и сильный выдох.
Астенический синдром (слабость, утомляемость, вялость)
Слабость, утомляемость, нервозность, перепады настроения, раздражительность и остальные схожие проявления — это признаки астенического синдрома, с которым сталкивается 70% ковидных пациентов. К сожалению, вирус поражает не только слизистую оболочку дыхательных путей и сами легкие, но влияет практически на весь организм. Пациенты чувствуют вялость из-за:
- сильной интоксикации организма частичками вирусных организмов;
- кислородного голодания.

Если вы ни с того, ни с сего почувствовали резкий упадок сил, который комбинируется с кашлем, одышкой, потерей вкуса и запаха, обязательно подумайте о вызове врача при коронавирусе к вам домой. Чем раньше специалист сможет оценить ваше состояние, тем быстрее вы получите актуальные рекомендации.
Когда появляется?
Чаще всего астенический синдром дает о себе знать за 1-2 дня до появления температуры, но может побеспокоить и раньше — иногда пациенты жалуются на слабость за неделю до появления других признаков Covid-19.
Как мы уже обсуждали, иммунные клетки пытаются устранить инфекцию, в процессе чего разрушают клетки коронавируса — частички попадают в кровоток, но их концентрации еще недостаточно для активации центра терморегуляции, однако вполне хватит для интоксикации организма. Как только вы почувствовали слабость, начинайте регулярно измерять температуру, чтобы не пропустить начало болезни.
Механизм развития
Первый механизм развития астенического синдрома при ковид мы уже обсудили — это интоксикация организма. Второй же заключается в кислородном голодании, возникающем из-за:
- Возникновения повреждений в тканях легких — их способность регулировать кровоток и насыщать его кислородом нарушается.
- Воспаления слизистой оболочки сосудов легких — на их поверхности образуются сгустки крови, ее свертываемость значительно повышается, из-за чего она становится гуще и хуже переносит кислород (это главная причина, почему врачи назначают строгий питьевой режим — кровь нужно разжижать).
Такой комплекс проблем нарушает нормальный газообмен крови, из-за чего у пациента начинается гипоксия. Она же вызывает слабость, утомляемость и раздражительность.

Отсутствие обоняния и вкуса
Это самый известный и специфичный симптом ковид-инфекции. Передача вируса происходит воздушно-капельным путем, поэтому, вероятнее всего, он может попасть в организм через нос — слизистая оболочка также пострадает, начнет отекать в ответ на «атаку». Отечность физически заблокирует рецепторы, и они не смогут воспринимать запахи.
Отсутствие вкуса, само по себе, не проявляется, а только в комплексе с отсутствием обоняния. Дело в том, что без привычного запаха ощущение отдельных продуктов или блюд становится непривычным, а их консистенция может даже показаться неприятной. Так что изменение восприятия вкуса происходит не физически, а лишь психологически.
Когда появляется?
Как правило, отсутствие обоняния (аносмия) развивается резко и внезапно — вы можете проснуться утром и не почувствовать привычных запахов, хотя вечером все было в порядке. Симптом проявляется одновременно со слабостью или даже чуть раньше. Помните, что интенсивность развития аносмии поможет понять, у вас SARS-CoV-2 или обычная ОРВИ, при которой снижение обоняния наступает постепенно, в соответствии с силой отека слизистой оболочки.
К сожалению, симптом мешает пациентам не только во время болезни, но и после выздоровления. Чувствительность восстанавливается довольно долго, в течение нескольких недель или даже месяцев.

Механизм развития
Ключевую роль в механизме снижения обоняния играет не только отек, который физически блокирует контакт рецептора с молекулами запаха, но и специфика самой инфекции. Коронавирус способен блокировать передачу импульса от рецептора к мозгу. Вот почему обоняние не восстанавливается сразу после того, как пациент избавился от отека.
Специалисты говорят, что длительность реабилитации вашего восприятия запахов будет зависеть от места поражения. Если вирус поразил рецепторы напрямую, то вы сможете полноценно использовать обоняние через 1-1,5 месяца. Когда система восприятия запахов была атакована на уровне коры головного мозга, то восстанавливаться придется намного дольше — от 3 месяцев.
Болевой синдром
Если вас беспокоит не только слабость или какой-то из перечисленных выше симптомов, но еще и боль в мышцах, костях или грудной клетке, то обратиться к специалисту точно стоит. Болевой синдром — последний из пяти ключевых признаков, что ваш организм страдает от инфицирования коронавирусом. Учтите, что:
- у пациентов без сопутствующих проблем с опорно-двигательным аппаратом дискомфорт может быть похож на крепатуру после интенсивных занятий спортом;
- у пациентов с хроническими заболеваниями костей или соединительной ткани может возникать как ломота по всему телу, так и обостряться основная патология.
Причины возникновения болей разные: от повреждения нервной ткани до нарушения реологических свойств крови, ее сгущения.
Когда появляется?
Обычно боли в мышцах, костях, грудной клетке могут начать беспокоить вас на 7-10 день после контакта с инфицированным или в первые дни появления температуры. Кроме того, надрывной кашель задействует те мышцы, которые мы обычно не используем — так что к болям от ковида может присоединиться и крепатура от сильного кашля.
Механизм развития
Механизм появления болевого синдрома еще не до конца изучен, однако американские специалисты из отдела костно-мышечной радиологии в Школе медицины Файнберга Северо-Западного университета выяснили:
- коронавирусная инфекция способна извращать иммунный ответ организма;
- вследствие этого, защитные клетки начинают атаковать не вирус, а собственные ткани — в том числе, костную и соединительную.
Это вызывает различные боли (в лучшем случае) или даже серьезные ревматологические проблемы (в худшем).
Основные и дополнительные симптомы-триггеры
Давайте подытожим: основными симптомами, которые требуют обращения к специалисту при подозрении на коронавирусную инфекцию, являются:
- сухой надсадной кашель, который не приносит облегчения и беспокоит вас в течение целого дня;
- температура около 38,5-39 с колебаниями в пределах 1-1,5 градуса;
- астенический синдром, включающий слабость, раздражительность, вялость, снижение работоспособности и капризность;
- потеря обоняния и вкуса (иногда даже без отека слизистой), которое долго не восстанавливается;
- болевой синдром, затрагивающий кости, мышцы и грудную клетку.
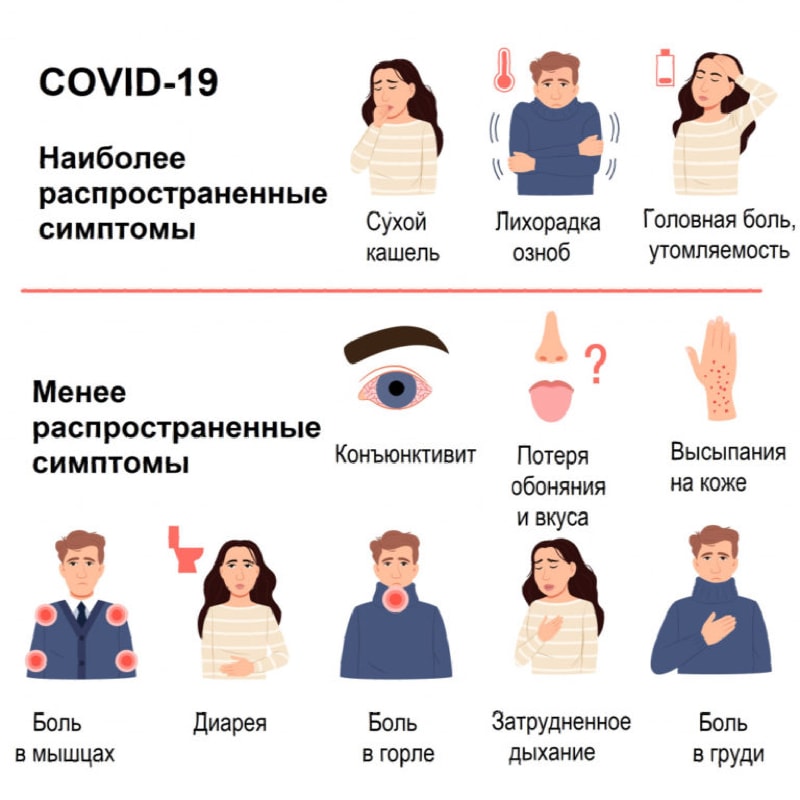
Впрочем, если и другие симптомы, которые встречают не так часто, однако могут сигнализировать об инфицировании SARS-CoV-2:
- одышка на 4-8 день простуды;
- боль в горле;
- насморк и заложенность носа без выделения слизи;
- кожная сыпь или покраснения;
- покраснение глаз, конъюнктивит;
- затруднения речи, спутанность сознания, сонливость;
- желудочно-кишечные расстройства, включающие тошноту, рвоту, боли в ЖКТ и диарею (свойственно новым штаммам инфекции).

Иногда пациенты могут столкнуться с кровохарканьем, если начальный этап заболевания прошел бессимптомно, и ковид дает о себе знать уже тогда, когда вирус активно разрушает легочную ткань.
Также полезно иметь домашний пульсоксиметр, который определяет процент оксигенации крови. Низкая сатурация (менее 93%) свидетельствует о проблемах с кислородным насыщением. Если уровень не поднимается выше 95% после проветривания помещения и дыхательных упражнений, то это тоже может быть причиной обращения к врачу и экспресс-тестирования на ковид.
Важность своевременной медицинской помощи
Старайтесь не затягивать с получением квалифицированной помощи, чтобы и самому скорее выздороветь, и обезопасить близких. Когда вы вовремя обратитесь к врачу, то и семья сможет вовремя начать принимать профилактическую терапию. Большинство пациентов не требуют госпитализации и спокойно лечатся дома, если не медлят с диагностикой и приемом назначенных лекарств.
Но помните, если ваши симптомы — это действительно признак коронавирусной инфекции, то вам следует избегать посещения медицинских учреждений не только для безопасности других. Пока ваш иммунитет активно борется с SARS-CoV-2, его могут «подкосить» патогенные микроорганизмы, подхватить которые можно от других посетителей. Особенно стоит бояться больничных штаммов бактерий, которые устойчивы к 70% современных антибиотиков.
Так что единственное правильное решение при появлении одного или нескольких подозрительных симптомов заключается в вызове специалиста на дом и активному лечению в изоляции. Если все признаки заболевания проявляются умеренно, вы вовремя обратились за помощью и соблюдаете все рекомендации, включая питьевой и постельный режимы, то заболевание отступит достаточно быстро. Будьте здоровы!
Источники информации
- Сметанина С. В. — Новая коронавирусная инфекция: этиология, эпидемиология, клиника, диагностика, лечение и профилактика. Департамент здравоохранения города Москвы, Российская Федерация.
- И. Г. Березняков — Механизмы возникновения кашля. Новости медицины и фармации – 2005.
- Абатуров А.Е., Агафонова Е.А., Кривуша Е.Л., Никулина А.А. — Патогенез COVID-19. ГУ «Днепропетровская медицинская академия Министерства здравоохранения Украины», г. Днепр, Украина







Не хотелось ехать в поликлинику, когда вокруг инфекция. Позвал терапевта из клиники, которую друзья посоветовали. Сделал так впервые, и теперь понимаю, почему лучше обращаться в такие медицинские учреждения. Полегчало от одной улыбки доктора, настоящего профессионала, знающего свое дело.
Беременность переношу с трудом. Вечером почувствовала, что не могу без боли сходить по маленькому. Муж и мама, вызвали специалиста из клиники Доктормос. Очень приятный молодой доктор ласково поговорил со мной, дал рекомендации и рецепт. Очень благодарна.
Сожалею, что не спросил имени кардиолога. Мама почувствовала утром внезапную слабость и онемение в руках и ногах. Решили вызывать не скорую, а сразу кардиолога. Приехали быстро. Спасибо за чуткость, внимание и профессионализм.
Сын играл во дворе и неудачно упал. Соседка, гулявшая с ребенком, вызвала тут же хирурга из клиники, которую регулярно посещает. Приехали моментально. Профессионально обработали и наложили швы. Я и сын отделались легким испугом.
Папа пережил сложную операцию. Мы решили, что выздоравливать ему лучше дома в кругу семьи. В процессе реабилитации нужно было делать витаминные капельницы. Приходили сестрички из доктор-мос. Сейчас, когда все страхи позади, хочется выразить благодарность персоналу клиники. Вы молодцы!
Врач назначил сестре капельницы для восстановления после химиотерапии. Обратились в клинику, так как сестра была еще очень слаба. Хочется отметить не только профессионализм, но и чисто человеческие качества. У таких людей золотые руки и золотая душа.
В поликлинике назначили внутривенные уколы и посоветовали делать их на дому, чтобы не осложнить состояние, или лечь в больницу. Выбрал первое, так как друг недавно дома прошел курс капельниц. Взял у него телефон и уже после окончания лечения решил его сохранить. Прекрасный сервис.
Врач порекомендовала ставить капельницы для укрепления иммунитета. Ходить с ОРВИ, да и во время коронавируса не хотелось. К счастью, попалась на глаза рекламка вашей клиники. Отличный медицинский сервис по вполне оправданной цене!
На следующий день после корпоратива почувствовал недомогание. Вскоре началась рвота и прочие неприятности, о которых не говорят вслух. Жена позвонила моему начальнику, а тот оказался в таком же состоянии. Отправил ко мне специалиста с капельницей. Не то слово помогло!
Схватил остеохандроз. В таком состоянии идти куда-то – не вариант. Позвонила в Doctor-mos. Не так давно обследовалась там. Была впечатлена сервисом. Прислали сестричку делать уколы. Хочу выразить благодарность за таких внимательных и чутких специалистов.